| Рубрикатор |  |
 |
| Статьи |  |
 |
| Дмитрий БОРОДАЧЕВ | 02 июля 2020 |
Как коронавирус меняет рынок медицинских услуг
Пандемия COVID-19 стала мощным стимулом для развития телемедицины. Но создание и техническая поддержка необходимых ИТ-систем под силу далеко не всем медицинским организациям.

В условиях самоизоляции и врачи, и пациенты вынуждены были общаться онлайн, и многим такое общение пришлось по вкусу. Однако массовое распространение удаленных медконсультаций потребует изменения имеющейся в медучреждениях ИТ-инфраструктуры. Удобнее всего сделать это с помощью провайдеров облачных услуг.
Мировой рынок
Объем мирового рынка телемедицинских услуг в 2019 г. составил $45 млрд. В ближайшее время он будет расти в среднем на 19,3% в год и может превысить $175 млрд к 2026 г., подсчитали аналитики Global Market Insights. Основная причина — рост числа людей, имеющих хронические заболевания. Серьезное влияние на рынок телемедицинских услуг окажет пандемия COVID-19. Уже сегодня, когда во многих странах мира была введена практика социального дистанцирования и самоизоляции, медицинские учреждения вынуждены были ограничить очный прием пациентов. Одновременно стало расти количество телемедицинских консультаций. Это подстегнуло развитие рынка телемедицины в режиме «врач-пациент», объем которого существенно меньше, чем «врач-врач».

Источник: Global Market Insights, 2020
Положительное влияние на развитие рынка оказывает также все более широкое распространение смартфонов с камерами высокого разрешения и проникновение интернета в самые удаленные уголки мира. Сдерживающими факторами аналитики считают так до конца и не решенные проблемы обеспечения безопасности данных пациентов и недостаточную осведомленность о телемедицине на развивающихся и слаборазвитых рынках.
Почти $13 млрд в 2019 г. пришлось на сегмент телемониторинга, т.е. удаленного наблюдения за состоянием пациента. Спрос на эту услугу вызван ростом продолжительности жизни и, соответственно, числа пожилых пациентов, а также увеличением числа людей, страдающих сердечно-сосудистыми заболеваниями. Кстати, именно в кардиологическом сегменте рынок телемедицины будет расти наиболее активно — на 22% в год.
Еще одно направление — телемедицинские больничные услуги (telehospital*), под которыми понимаются удаленные консультации врачей в стационарах с другими специалистами в период, как пациент находится на лечении и ему требуется дополнительная помощь. Ожидается, что этот сегмент будет расти на 19% в год.
Значительную долю на мировом рынке телемедицины занимают телефонные консультации — на них в 2019 г. пришлось $18 млрд. Речь идет о телефонах доверия, где задействованы профессиональные врачи, способные оказать удаленную помощь или, в случае необходимости, перенаправить звонок в экстренные службы.
Российский рынок
Российский рынок телемедицины получил официальный статус 1 января 2018 г. после вступления в силу 242-ФЗ. В ноябре того же года Национальный центр информатизации (НЦИ) Ростех и Всероссийский центр медицины катастроф «Защита» объявили о подписании соглашения, в рамках которого планировалось завершить формирование российской телемедицинской инфраструктуры и до конца 2018 г. подключить к ней более 700 медучреждений во всех регионах страны.
В начале 2019 г. Счетная палата представила отчет о состоянии российского рынка телемедицинских технологий. По словам аудиторов, за первые 9 месяцев с момента вступления в силу закона о телемедицине объем медуслуг, оказанных с применением телемедицинских технологий по стране, составил менее 81 тыс. Практически все эти услуги были оказаны в режиме «врач–врач». «Из 10 медицинских услуг, предусмотренных номенклатурой, оказывалось только семь. При этом основная их часть приходится всего на две услуги: расшифровка описаний и интерпретация данных электрокардиографических исследований (80,4%) и расшифровка рентген-исследований (16%). Больше всего услуг с применением телемедицинских технологий оказывается в Сибирском и Уральском федеральных округах», — рассказал аудитор Счетной палаты Михаил Мень.
По мнению Счетной палаты, развитие телемедицины в России тормозит отсутствие системного механизма по расчету тарифов на услуги с применением этих технологий. Оплата телемедицинских услуг в госсекторе происходит за счет средств ОМС на основе точечных тарифных соглашений, формируемых на региональном уровне ТФОМС, органами власти регионов и страховыми организациями. Также не определены структурные подразделения, оказывающие медицинскую помощь с применением телемедицинских технологий, не установлены стандарты оснащения медучреждений необходимым оборудованием и программным обеспечением, обеспечивающим взаимодействие с ЕГИСЗ, не прописан порядок и срок предоставления медицинских документов в электронной форме при телемедицинских консультациях. При этом Минздрав не ведет статистическое наблюдение за внедрением и применением телемедицинских технологий, а значит у него нет возможности оперативно реагировать на возникающие проблемы.
С аналогичными данными выступила и компания Ondoc, которая в начале 2019 г. обнародовала результаты исследования, которые показали, что после принятия закона о телемедицине сервис внедрили у себя 72% опрошенных клиник. Однако только 67% из них изъявили желание развивать проект в 2019 г.
Можно ли верить в телемедицину
Рынок телемедицинских услуг во всем мире растет за счет сегмента удаленных консультаций пациентов. Однако в России качество телемедицинских консультаций «врач-пациент» остается очень низким, считает Антон Владзимирский, заместитель директора по научной работе «НПКЦ диагностики и телемедицины». Для постановки диагноза и дачи рекомендаций пациенту, обратившемуся к телемедицинскому сервису, необходимо провести его подробный опрос. Сотрудниками института был разработан опросный лист и созданы два виртуальных пациента, которые обращались в самые популярные телемедицинские сервисы.
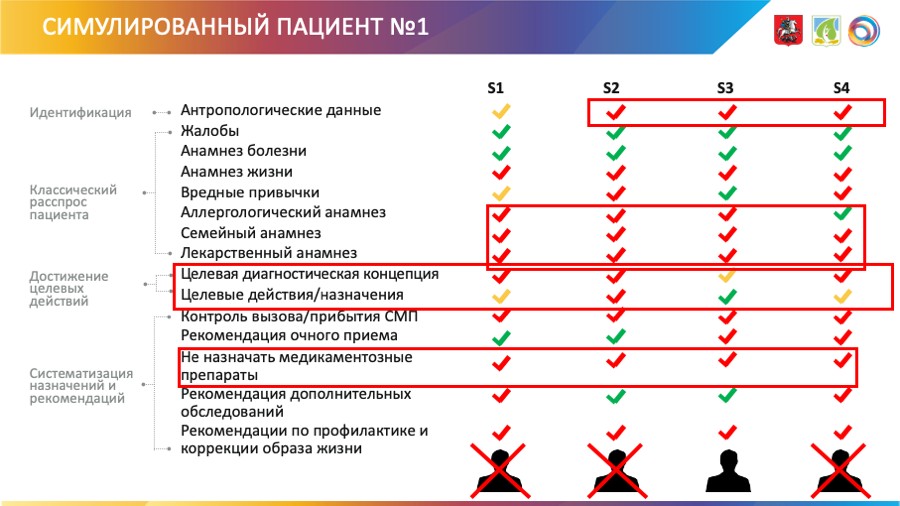
Источник: НПКЦ диагностики и телемедицины, 2020
В результате выяснилось, что при удаленной консультации жалобы и анамнез болезни были собраны в 100% случаев, аллергологический анамнез в 50% случаев, анамнез жизни и лекарственный анамнез в 37,5% случаев. Правильно поставить диагноз смог только один консультант из четырех, но в 62,5% случаев прямо или косвенно было назначено медикаментозное лечение.
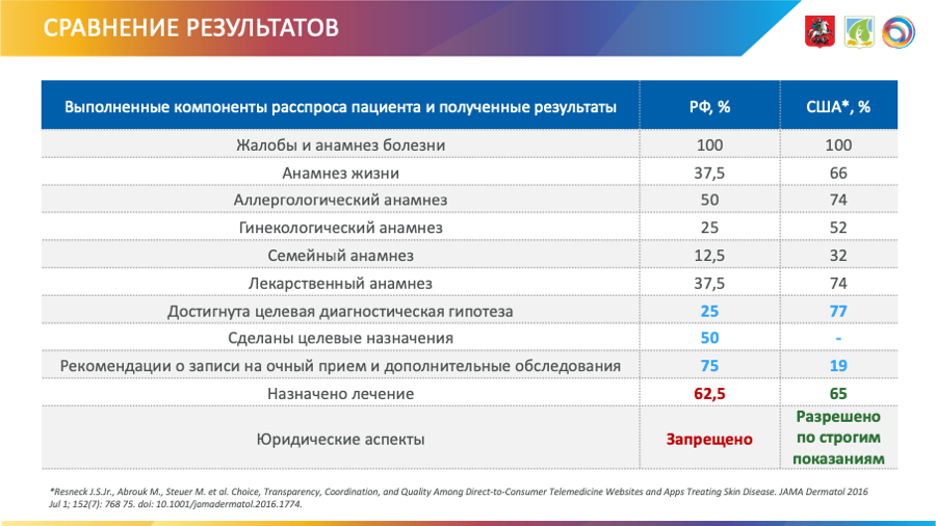
Источник: НПКЦ диагностики и телемедицины, 2020
Что принес с собой 2020 год
Пандемия COVID-19 стала мощным стимулом для развития телемедицины как в мире, так и в России. Ответственным за предоставление телемедицинских сервисов больным коронавирусом стал 1-й ГМУ им.Сеченова. За короткое время университетом было проведено более 2000 телеконсультаций в режиме «врач-врач» для региональных медучреждений. Все чаще прибегали к такому способу общения и в самих регионах. Например, в Свердловской области за 4 месяца 2020 г. по сравнению с аналогичным периодом прошлого года число телемедицинских консультаций по инфекционному профилю выросло на 16%, по вопросам медицинской реабилитации — в 3,5 раза, по вопросам пульмонологии — в 9 раз.
Одновременно росло и число телемедицинских консультаций «врач-пациент». Врачи общались как с пациентами, зараженными COVID-19 и проходящими лечение дома, так и с теми, кто на время самоизоляции был лишен возможности очного посещения врача. Бесплатные консультации с дежурными врачами, терапевтами и педиатрами предложили и многие телемедицинские сервисы. Например, с помощью телемедицинского сервиса «Доктор рядом» можно было проконсультироваться у терапевта, педиатра и врачей ключевых узких специальностей. В проекте участвовали 20 московских и региональных клиник, более 500 врачей, которые проводили более 2000 консультаций в день.
Сегодня, после постепенной отмены ограничений, жизнь постепенно возвращается в привычное русло. Однако, по мнению экспертов, приобретенный за прошедшие три месяца опыт не останется в прошлом. И медицинские организации, и пациенты, которые до этого только задумывались о том, чтобы активнее использовать возможности телемедицины, в экстремальных условиях вынуждены были перейти к такой форме общения. И многим из них она пришлась по душе.
Технологическая база
Лавинообразный рост спроса на удаленные медицинские консультации выявил слабые места существующей телемедицинской системы. Во-первых, не все нуждающиеся имели техническую возможность воспользоваться удаленной услугой. Во-вторых, к оказанию телемедицинских услуг оказались готовы далеко не все врачи. И, в-третьих, стресс-тест оказался неудачным для ИТ-инфраструктуры многих медорганизаций и телемедицинских сервисов. Некоторые из них с трудом справлялись с наплывом телепациентов. Более того, общение с ними, особенно в теми, кто находился под наблюдением как больной коронавирусом, требовало быстрого доступа к медицинской карте и результатам обследований, возможности оперативно направить на стационарное лечение тех, кому становилось хуже.
Очевидно, что для оказания полноценных телемедицинских сервисов необходимо соблюдение трех условий. Пациент должен иметь стабильный доступ в интернет и подключенное к нему устройство с хорошей камерой (смартфон, ноутбук или компьютер), а это на текущий момент есть далеко не у всех. Примерно в таком же положении находятся и врачи, но для них требования к качеству интернет-доступа и оборудованию еще выше. Третье условие касается информационных систем, которые используются для оказания телемедицинских сервисов. Необходимы мощные защищенные ресурсы, объем которых может практически мгновенно меняться, доступ к которым управляем и гарантирован для авторизованных пользователей».
Создание и техническая поддержка таких ресурсов не под силу большинству медицинских организаций. Исключение составляют, разве только, крупнейшие федеральные медицинские центры. Выход — в аутсорсинге, например, можно обратиться к услугам облачных провайдеров, которые имеют в своем распоряжении практически неограниченные вычислительные мощности, надежную и отказоустойчивую инфраструктуру, штат экспертов, которые могут оперативно решить возможные проблемы или проконсультировать пользователей как с одной, так и с другой стороны.
Отдельная тема — обеспечение информационной безопасности. Телемедицина связана с обработкой так называемых специальных и биометрических персональных данных пациентов. К обеспечению их безопасности в соответствии с 152-ФЗ предъявляются максимальные требования как с точки зрения организационных, так и с точки зрения технических мер. Кроме того, медицинские информационные системы попадают под требования 187-ФЗ «О безопасности критической информационной инфраструктуры.
Создание безопасной информационной среды стоит очень дорого, и не далеко не все медучреждения могут себе это позволить с финансовой точки зрения. И, конечно, для того чтобы защита была надежной, нужны высококлассные специалисты по ИБ. И их в медицинских организациях тоже не хватает. А медицинские данные пациентов нуждаются в самой надежной защите, да и ответственность за несоблюдение требований законодательства очень серьезная.
И здесь, опять же, на помощь могут прийти облачные провайдеры, у которых имеется аттестованный сегмент, соответствующий требованиям ФСТЭК и ФСБ. За счет масштабов стоимость услуг таких провайдеров может оказаться существенно ниже, чем придется заплатить за создание собственной необходимой ИБ-инфраструктуры. Не говоря уже о том, что в штате провайдеров есть и специалисты по ИБ, которые готовы отвечать за качество услуг.
Дмитрий Бородачев, технический директор IBS
DataFort
Заметили неточность или опечатку в тексте? Выделите её мышкой и нажмите: Ctrl + Enter. Спасибо!















