| Рубрикатор |  |
 |
| Статьи |  |
ИКС № 01-02 2012 |  |
 |
| Татьяна ТОЛМАЧЕВА | 02 февраля 2012 |
ИТ-помощь медицине
Здравоохранение, как и другие отрасли экономики, движется в направлении информатизации. Процесс этот небыстрый и весьма недешевый, но выгоды от него должны быть велики.
Врачи удивляются, как при таком лечении больные еще живы.
Больные удивляются, как при такой зарплате врачи еще живы.
Михаил Жванецкий
 Медицина в России, как и во многих других странах, переживает кризис. Государственные медучреждения не могут обеспечить предоставление спектра медицинских услуг, адекватного потребностям населения. Проблемы возникают и в сфере первичной медицинской помощи, и в сфере вторичной профилактики. Наблюдение за хроническими больными практически сведено на нет, так как бесплатно они могут проделать только простейшие диагностические исследования, а доступ к лечебным процедурам, к высокотехнологичным видам диагностики и эффективным лекарственным препаратам сильно ограничен. Даже при диагнозах, требующих срочного оперативного вмешательства, сроки ожидания очень велики.
Медицина в России, как и во многих других странах, переживает кризис. Государственные медучреждения не могут обеспечить предоставление спектра медицинских услуг, адекватного потребностям населения. Проблемы возникают и в сфере первичной медицинской помощи, и в сфере вторичной профилактики. Наблюдение за хроническими больными практически сведено на нет, так как бесплатно они могут проделать только простейшие диагностические исследования, а доступ к лечебным процедурам, к высокотехнологичным видам диагностики и эффективным лекарственным препаратам сильно ограничен. Даже при диагнозах, требующих срочного оперативного вмешательства, сроки ожидания очень велики.
Причин этому несколько. Ключевая из них – недофинансирование медицины. В 2011 г. в России государственные расходы на здравоохранение составят 3,9% ВВП (для сравнения: США потратят на эти цели 17% ВВП, европейские страны – 8% ВВП, т.е. показатели России ниже среднеевропейских более чем вдвое). Поэтому стабильно растут расходы на медицину самого населения.
Другая причина – кадровый голод. Медсестер и врачей многих специальностей катастрофически не хватает. По данным Минздравсоцразвития, в России первичное звено медицинской помощи нуждается в 80 тыс. медицинских сестер и 49 тыс. врачей. С ростом спроса на услуги здравоохранения эта проблема только обострится. А усиление спроса ожидается уже в недалеком будущем – как следствие общей тенденции старения населения. Всем известен прогноз ООН, согласно которому к 2050 г. 21% населения составят люди старше 60 лет (в 2009 г. таковых насчитывалось около 11%). Потребность в медицинской помощи заболевшим диабетом, сердечной недостаточностью, раком и другими недугами, свойственными пожилому возрасту, будет неуклонно расти. Обществу придется искать дополнительные ресурсы, необходимые для нормального функционирования сферы здравоохранения.
Информатизация – не роскошь, а средство выживания, хотя обходится дорого
В ответ на вызовы, с которыми столкнулось общество в сфере здравоохранения, государства во всем мире стали стимулировать инвестиции в эту отрасль, внедрение инноваций и новых моделей оказания медицинских услуг, развивать цифровое здравоохранение. Правительства, деловые круги и эксперты отрасли рассматривают информационные технологии как средство повысить качество и безопасность медицинского обслуживания, а также побудить пациентов заботиться о своем здоровье, чтобы в конечном счете перейти к более эффективному и дешевому способу оказания медицинских услуг.
|
Вам непременно придется проводить инновации, если перед вами будет стоять проблема выживания. Фредерик Смит, основатель и руководитель компании FedEx |
В России также существует программа модернизации здравоохранения. Одно из ключевых ее направлений – информатизация. На нее в 2011–2012 гг. предполагалось направить 29 млрд руб.
Во что вложить средства
Медицина в нашей стране, как, впрочем, и во всем мире, остается одной из наименее компьютеризированных сфер. По данным Минздравсоцразвития, в среднем по России на 10,6 работников государственных учреждений здравоохранения приходится один компьютер; выход в Интернет имеет лишь треть медучреждений; непосредственно в лечебных процессах задействована лишь пятая часть компьютеров, остальные используются в административно-хозяйственных целях. При этом только 7,7% лечебно-профилактических учреждений ведут электронные истории болезни или ЭМК, менее 3% оснащены средствами телемедицины. По данным Frost & Sullivan, в 2010 г. объем российского рынка ИТ в здравоохранении составил порядка $240 млн (в США, напомним, $40 млрд).
Таким образом, к первоочередным задачам информатизации здравоохранения в России относятся:
1. Компьютеризация и интернетизация отрасли. Для этого необходимо обеспечить учреждения здравоохранения базовой инфокоммуникационной инфраструктурой.
2. Организация автоматизированной обработки персональных данных пациентов, ведения первичной медицинской документации и медицинских архивов в электронном виде и перехода к электронному документообороту с исключением дублирования документов на бумажных носителях (электронная регистратура и ЭМК).
3. Внедрение электронной цифровой подписи.
4. Обеспечение информационной безопасности при использовании электронных медицинских документов.
5. Закрепление статуса и механизмов проведения телемедицинских консультаций и организации консилиумов, в том числе с использованием мобильных устройств.
Во второй половине 2011 г. были запущены разработка и согласование планов и региональных программ, технических заданий и технических требований на закупки товаров, работ и услуг по созданию региональных фрагментов единой государственной информационной системы здравоохранения. Ожидается, что в 2012 г. начнется непосредственная реализация региональных программ.
 Для эффективной реализации госпрограмм информатизации помимо решения вопросов финансирования и экономического стимулирования использования ИТ в здравоохранении необходимо оперативно сформировать правовое поле и разработать национальные стандарты и технические регламенты, которые должны обеспечить совместимость и переносимость медицинских информационных систем, а также безопасность персональной медицинской информации.
Для эффективной реализации госпрограмм информатизации помимо решения вопросов финансирования и экономического стимулирования использования ИТ в здравоохранении необходимо оперативно сформировать правовое поле и разработать национальные стандарты и технические регламенты, которые должны обеспечить совместимость и переносимость медицинских информационных систем, а также безопасность персональной медицинской информации.
Что мешает?
Один из ключевых сдерживающих факторов процесса автоматизации здравоохранения – отсутствие в России законодательной базы цифрового здравоохранения и электронного документооборота. В настоящий момент бумажный документооборот регулируется постановлениями Министерства здравоохранения СССР, принятыми в 80-х годах. Многие участники рынка жалуются также на отсутствие национальных требований к составу и структуре информации о фактически оказанных медицинских услугах, о состоянии здоровья и о ресурсах здравоохранения (национальных стандартов ЭМК, электронной регистратуры, прочих автоматизированных медицинских систем).
Согласно федеральной программе информатизации здравоохранения, в 2012–2014 гг. должно происходить наполнение карт, когда будет налажен сбор информации с рабочих мест каждой поликлиники, а к 2015–2020 гг. все больницы должны стать автоматизированными.
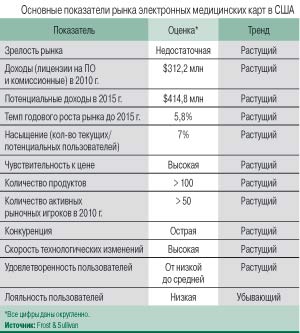
Как показывает опыт информатизации здравоохранения в других странах, еще один сильный сдерживающий фактор – недоверие населения к электронным медицинским картам. И это понятно: при нынешней распространенности цифровых устройств у пациентов возникает справедливый вопрос, сможет ли информационная система обеспечить конфиденциальность и безопасность персональных медицинских данных. Не случайно, что уровень распространения систем ЭМК в мире пока достаточно скромный. Например, по данным Frost & Sullivan, в США лишь порядка 7% населения имеют ЭМК. Однако некоторые тенденции будут способствовать их распространению. Так, рост доли частного софинансирования медицинских программ повышает потребность населения в легком доступе к своей медицинской информации и возможности управлять ею.
Примерный Татарстан
Тем не менее успешные примеры автоматизации медицинских центров есть уже сегодня. В их числе, например, проект «Диспетчерский центр», совместно реализованный Центром информационных технологий Татарстана, Министерства здравоохранения РТ и компанией «Корпоративные информационные рутины» (КИР).
В основу концепции проекта положен принцип «одного окна»: пациенту не нужно самому заботиться о том, чтобы попасть на лечение в стационар или высокотехнологичный медицинский центр, а его маршрут от поликлиники и диагностической лаборатории до госпитализации и последующей реабилитации планируется с помощью единой системы управления. Основой функционирования «Диспетчерского центра» является разработанная компанией «Корпоративные информационные рутины» информационно-аналитическая система управления медицинскими ресурсами. В нее входят функциональные модули «Центральный архив медицинских изображений» (ЦАМИ), «Электронная регистратура», «Поликлиника» (ЭМК), «Стационар» (электронная история болезни), «Радиология», «Пищеблок», «Аптека», «Персонифицированный учет» и др.
В рамках проекта изображения с диагностических аппаратов, находящихся в медучреждениях Татарстана, с помощью подсистемы ЦАМИ передаются на серверы, установленные в центре обработки данных кабинета министров Татарстана и в ИТ-парке. Изображения отправляются автоматически, в стандартном формате DICOM, прикрепляются к ЭМК пациента и доступны для работы в любом ЛПУ республики. Благодаря ЦАМИ врачи могут проводить виртуальные консилиумы и удаленно обсуждать сложные случаи заболеваний. К системе управления подключены все медицинские центры республиканского значения и ряд региональных ЛПУ, которые установили медицинские информационные системы, охватывающие все стороны их деятельности – медицинскую, техническую, финансовую и административную.
В результате внедрения «Диспетчерского центра» повысилась оперативность получения информации о пациенте, затраты времени при обработке документов снизились на 11%, а производительность труда медицинского персонала выросла на 54%.
Информационная система «Диспетчерский центр» внедряется также в Оренбургской, Астраханской, Тамбовской областях и в Республике Саха (Якутия). Жители этих и ряда других регионов получили возможность записаться на прием к врачу через Интернет. Постепенно заполняются ЭМК пациентов, в них поступают результаты диагностических и других исследований. Все данные пациентов, которые попадают в систему, автоматически становятся доступны их лечащему врачу.
А где телемедицина?
Отсутствие правовых норм сдерживает развитие и такого перспективного направления информатизации здравоохранения в России, как видеотелемедицина. По оценкам Российской ассоциации телемедицины, в настоящий момент в России работает примерно 460 телемедицинских сетей. Только в Москве насчитывается 23 учреждения, в которых проводятся дистанционные консультации. В основном это узкопрофильные федеральные центры. Функционируют телемедицинские центры в Свердловской области, Удмуртии, Карелии. Есть, в частности, развитая система телемедицины в ОАО «РЖД».
Для сравнения: по данным Canada Health Infoway, в Канаде, являющейся одним из мировых лидеров в области телемедицины, действует более 5,7 тыс. телемедицинских систем. В 2010 г. в стране было проведено более 260 тыс. сессий консультационной медицины, дистанционного обучения и дистанционных совещаний. По оценкам Canada Health Infoway, это позволило населению сэкономить порядка $70 млн на проезд.
В России же из всех установленных телемедицинских систем активно работают не более половины. Проблема в том, что статус и механизмы проведения телемедицинских консультаций и организации консилиумов законодательно до сих пор не закреплены. А значит, вопрос оплаты дистанционных консультаций высококвалифицированных специалистов остается открытым.
В нашей стране относительно широко распространены консультационная телемедицина, дистанционные обучение и повышение квалификации медицинских кадров, использование мобильных телемедицинских комплексов. Такие направления, как «домашняя» телемедицина и телепатронаж (набирающие обороты в развитых странах), в ближайшие годы развиты не будут. Массовое дистанционное оказание медицинской помощи пациентам, находящимся вне медицинского учреждения и проходящим курс лечения в домашних условиях, в ближайшем будущем также не прогнозируется.
Тренды и драйверы
Можно выделить следующие тенденции развития ИТ в здравоохранении, которые будут определять дальнейшие направления информатизации отрасли в мире в целом и в России в частности.
1. Внедрение облачных вычислений. Драйверами распространения облачных вычислений в здравоохранении будут переход к цифровому здравоохранению, потребность в кастомизации и гибком ценообразовании, сокращении затрат на ИТ-инфраструктуру и повышении эффективности бизнес-процессов. Облачные вычисления будут развиваться по мере снятия барьеров (развития базовой ИКТ-инфраструктуры здравоохранения, совместимости и переносимости ЭМК, решения вопросов информационной безопасности и защиты персональных медицинских данных, появления и распространения новых медицинских электронных сервисов, роста производительности сетей и приложений, обеспечения заданного качества услуг). Уже сейчас в ряде российских регионов и муниципальных медицинских центров можно записаться на прием к врачу онлайн через специализированные порталы электронной регистратуры. Идею перехода к цифровому здравоохранению и распространения технологий облачных вычислений активно продвигают такие технологические гранды как Cisco, IBM, Microsoft. Например, Cisco выдвинула свою концепцию Connected Health (подключенное к Интернету здравоохранение). Она разработала и внедряет по всему миру архитектуру «сеть медицинского класса как платформа», которая обеспечивает взаимосвязь всех участников системы здравоохранения, включая пациентов, медработников и страховщиков, а также электронный документооборот между ними. Облачные вычисления являются важным элементом этой концепции.
2. Развитие рынка медицинских приложений. Растет интерес к мобильным медицинским приложениям для лечебных учреждений и пациентов. По данным экспертов, в настоящее время только в iTunes насчитывается около 8 тыс. медицинских приложений. Разработчики систем ЭМК планируют создавать приложения для медицинских порталов, а значит, их количество будет постоянно расти.
| Стоит пересмотреть привычные взгляды на мир, и вы сможете добиться того, что раньше казалось недостижимым.
Вадим Зеланд |
Чего мы ждем от информатизации здравоохранения? В принципе не так уж и многого. Предполагается, что благодаря информатизации медицинские услуги станут более адресными и доступными; эффективность диагностики и лечения вырастет; сроки ожидания медицинской помощи сократятся; ЛПУ повысят качество планирования ресурсов; логистика и управление запасами лекарственных средств существенно улучшатся, а органы управления здравоохранением выйдут на более высокий уровень контроля за расходами и качеством оказания медицинских услуг.
Информатизация российского здравоохранения находится в самом начале своего пути, но уже видно, что благодаря ИТ-энтузиастам и новаторам в этой сфере начинают происходить тектонические сдвиги. Будем надеяться, что реализация программы информатизации здравоохранения в России будет идти по плану, что нам, а не только нашим детям, удастся воспользоваться ее плодами. И что в следующей статье можно будет уже детальнее проанализировать, как ИТ помогли отечественной медицине.













