| Рубрикатор |  |
 |
| Все новости |  |
Новости отрасли |  |
 |
Взаимодействие врача и пациента требует перемен
| 19 июля 2016 |
С развитием ИТ-инструментов привычная модель здравоохранения резко изменится - появятся новые игроки рынка, пациенты станут активными участниками процесса, мониторингу здоровья будет отводиться существенная роль. 64-я рабочая группа Российской академии медицинских наук выпустила резолюцию об ожидающих рынок переменах и о шагах, которые необходимо предпринять всем участникам.
Нарастающие технологические волны на глазах изменили способ доставки биомедицинской информации пациенту и медицинскому персоналу. В резолюции 64-й рабочей группы «Девятый вал», вероятно, накроет, когда с появлением квантового компьютера резко трансформируются:- привычная и принятая большинством граждан иерархическая модель системы общественного здравоохранения,
- модель управления медицинской помощью на уровне медицинской организации любой формы собственности и подчинённости,
- организация и доставка информационных и медицинских услуг пациентам и персоналу,
- форма оказания медицинской помощи и мониторинга здоровья (в значительной степени переходя к дистанционному взаимодействию с системой здравоохранения),
- поддержка принятия медицинских и организационных решений,
- роль безопасности хранения персональной информации и электронных медицинских записей,
- ожидания и требования квалификация (коммуникативные навыки) участников рынков биомедицины, индустрии здоровья и образования.
Комплекс из частных и государственных ресурсов (общественных фондов потребления), в частности сегмент частных ресурсов (включая добровольное медицинское страхование, средства от возмездных услуг физических и негосударственных юридических лиц) постоянно увеличивается в размерах. Это прогнозируемо: персона и работодатель наиболее заинтересованные стороны и должны нести значительную долю ответственности за состояние здоровья и производительность труда. Тенденция увеличения стоимости услуг нарастает в ускоренном темпе в глобальном масштабе [А. Жаворонков, 2013].
Если ранее пациент обращался в поликлинику, больницу по потребности, то будущие информационные системы (в том числе благодаря дистанционной и мобильной медицине) могут видеть проблемы персоны и активно предлагать варианты их решений (в том числе и дистанционно).
Появятся новые игроки «экономики знаний». С информационной революцией в социальной сфере, подготовленной нам, изменяется финансовая панорама и управление потоками частных и государственных ресурсов.
Планирование финансовых средств на будущие периоды происходило от достигнутого уровня ресурсного обеспечения (с учётом инфляции) в соответствии с плановыми потребностями системы общественного здравоохранения. Ныне финансовый прогноз затрат на медицинские услуги трансформируется и ориентируется на суммарные потребности реализации индивидуальных планов медицинских мероприятий каждого застрахованного.
Изменение модели планирования потребует более значительных объёмов ресурсов для решения биомедицинских задач каждого индивида с учётом расширяющихся возможностей биомедицины и информированностью застрахованных.
Трансформация в сторону персонификации принципов социального страхования, сочетание ДМС и ОМС, ОМС+, расширение рисковых принципов возможно реализовать только путём составления и управляемой реализации индивидуального плана медицинских мероприятий персоны. Такой план может формироваться личным врачом для каждого застрахованного в полуавтоматизированном режиме при поддержке службы «Страховой поверенный».
Рис.1. Ведение индивидуального плана медицинских мероприятий каждого индивида - фокус интересов участников индустрии здоровья.

Основная задача деятельности службы «Страховой поверенный» - удовлетворение потребностей застрахованного (ДМС и ОМС) с оптимальным вовлечением разнообразных продуктов страховой компании, банков и медицинских организаций всех форм собственности (рис. 1) для снижения затрат страховой компании (снижения убыточности страховых операций). Эта особенность нового этапа развития модели общественного здравоохранения и драйвер развития индустрии здоровья сегодня.
Очевидны преимущества совокупной инфраструктуры дистанционных медицинских услуг и виртуальных госпиталей, клиник, телемедицинских поликлиник [П. Кузнецов, 2015]. Необходимо планировать и финансовые средства с конкретными планами медицинских мероприятий (лечения). Многие пациенты (их близкие) остро нуждаются в удалённой медицинской поддержке. Оказание дистанционных услуг должно базироваться не только на информации государственных учреждений, но и на данных, сохраняемых провайдерами услуг и гражданами лично в персональных электронных картах здоровья. Это основа анамнестического блока классической электронной медицинской карты амбулаторного и стационарного пациента.
Многие документы застрахованных (генетический паспорт спортсмена, сертификат профилактических прививок, личная медицинская книжка) сегодня хранятся на руках в бумажном виде.

Внешний вид «Сертификата профилактических прививок» и «Личной медицинской книжки»
Созданы и многочисленные электронные базы персональной медицинской информации:
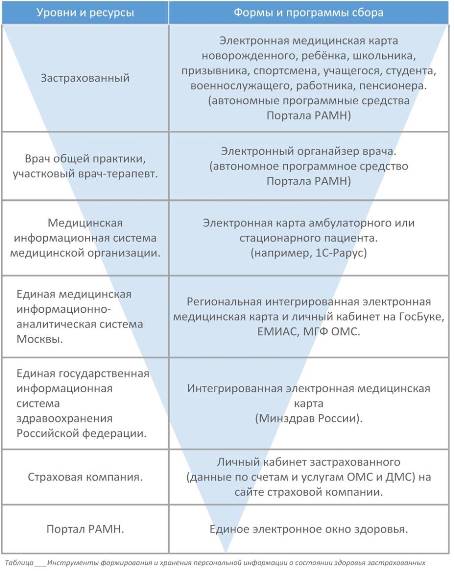
Инструменты формирования и хранения персональной информации о состоянии здоровья застрахованных.
Отсутствует площадка, где все сведения для эффективного планирования биомедицинских, финансовых, информационных, сервисных и проч. услуг сведены воедино для принятия управленческих и финансовых решений.
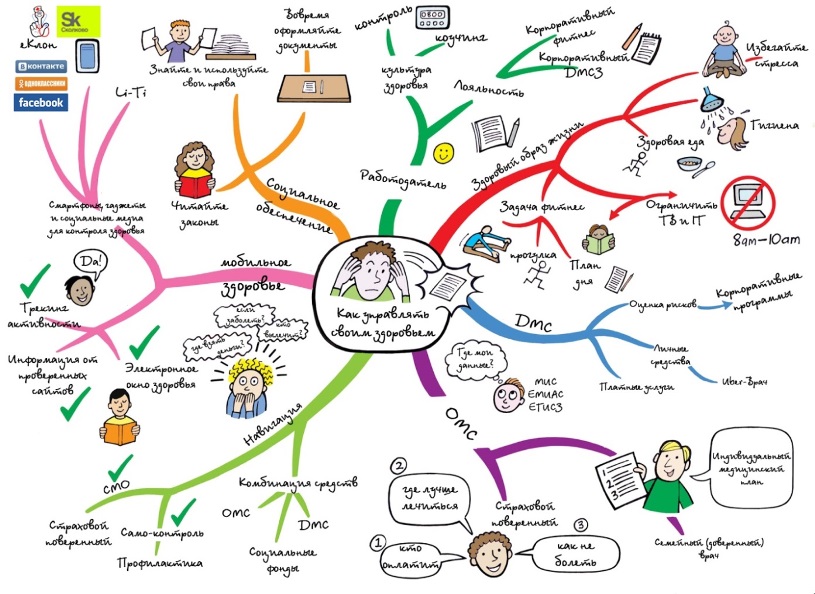
Схема связей файлов в «Едином электронном окне здоровья», в качестве инструмента ведения индивидуального плана биомедицинских мероприятий застрахованного.
Лавинообразный рост объемов персональных данных о биомедицинском состоянии человека происходит на фоне значительного разнообразия точек их первичного получения (от государственных социальных систем, медицинских информационных систем до персональных носимых устройств), а также – необходимости постоянной доступности этих данных из любой географической точки. Такой доступ осуществляется, прежде всего, в интересах конкретного индивида при соблюдении законодательных требований по защите персональных данных.
К основным типам ресурсов для хранения персональных данных о состоянии здоровья относятся:
- персональные электронные карты здоровья,
- интегрированные электронные медицинские карты, развиваемые в составе национальных информационных системах в сфере здравоохранения (ЕГИСЗ),
- информационные системы в сфере здравоохранения мегаполисов и регионов (ЕМИАС и РМИС),
- медицинские информационные системы учреждений, оказывающих амбулаторно-поликлиническую, стационарную и экстренную медицинскую помощь,
- информационные системы территориальных фондов обязательного медицинского страхования,
- регистры и базы данных страховых медицинских компаний,
- информационные системы учреждений социальной сферы
- «облачные» хранилища данных мобильных приложений и носимых устройств,
- личные носители информации.
На фоне разнообразия баз и форм хранения данных чрезвычайно важны процессы интеграции - необходим единый ресурс или способ доступа к персональным данным о здоровье, сохраняемым по принципам grid-computing и с соблюдением требований по интероперабельности и безопасности данных. Такой подход обеспечит доступность информации для уполномоченного лица (медицинского, социального работника, страхового представителя, родственника) в любой момент времени и из любой географической точки.
Актуальность обеспечения постоянного защищенного доступа к персональным медицинским данным обусловлена переходом цивилизации к шестому технологическому укладу, а также – необходимостью модернизации национальных систем здравоохранения на принципах медицины «4P». Возможность доступа к персональным данным о здоровье со стороны авторизованных третьих лиц (врачей, медицинских сестер, социальных работников, страховых поверенных, родственников и т.д.) позволит осуществлять:
- прогнозирование и устранение проблем, связанных со здоровьем, до их проявления,
- персонифицированную организацию и предоставление медицинской помощи,
- совместное эффективное участие в медицинском цикле различных медицинских специалистов.
Важнейшей проблемой также является традиционное «патерналистское» отношение врача к пациенту. Во врачебной среде передача пациенту подробных данных о его здоровье считается не обязательной и даже вредной. Необходимо преодолевать эти тенденции и выработать способы стимулирования врачей к передаче личных медицинских данных пациентам, так и пациентов активно использовать информацию о своем здоровье. Так в США в рамках национальной программы информатизации (Meaningful Use), более трети критериев, по которым оценивается и финансируется внедрение медицинских информационных систем связано с информированием пациентов. А начиная с 2018 года врачи вынуждены будут не только передавать информацию пациентам, но также будут отвечать за «активное использование» пациентами этой информации (через порталы пациентов, PHR-системы и др)
В глобальной перспективе постоянное комплексное накопление персонифицированных медицинских, биометрических, социальных, спортивных, экологических и иных смежных показателей в «Едином электронном окне здоровья» человека позволит решить целый спектр личных задач и задач систем государственного управления социальной сферой и индустрии здоровья.
Рекомендации
1. Разработчикам информационных систем.
Хранение физическими лицами персональной медицинской информации личного пользования в цифровом виде (персональные электронной карты здоровья, единого электронного окна здоровья) может быть реализовано в виде отдельных электронных носителей информации и в форме «облачных» решений с учётом:
а - требований нормативно-правовой базы РФ, единых стандартов, рекомендаций саморегулируемых организаций (Национальной ассоциации медицинской информатики - НАМИ, Ассоциации развития медицинских информационных технологий -АРМИТ),
b - с необходимым уровнем безопасности и интероперабельности,c - с учетом возможностей сервисов Единой государственной информационной системы здравоохранения РФ, Единой медицинской информационно-аналитической системы г. Москвы, информационных систем медицинских организаций любых форм собственности.
2. Разработчикам медицинских информационных систем (МИС), имеющих в своем составе Электронную медицинскую карту, предусматривать функционал, обеспечивающий выгрузку в электронном виде медицинской информации, содержащейся в ЭМК конкретного пациента, для последующей загрузки ее в Персональную электронную медицинскую карту (ПЭМК), используемую пациентом.
3. Ассоциациям медицинской информатики (НАМИ и АРМИТ) подготовить рекомендации по ведению физическими лицами (гражданами РФ) медицинских записей в электронном виде для личных нужд.
Подготовить проект национального стандарта Разработать (ГОСТ Р) по ведению Персональных электронных медицинских карт
Подготовить концепцию и предложения по стимулированию медицинских работников к передаче гражданам информации и копий медицинских документов, касающихся их здоровья, а также стимулирования граждан к активному использованию информации о своем здоровье.
4. Участникам рынка IT-продуктов в биомедицине и системе общественного здравоохранения для поддержки конкурентных преимуществ программных средств учитывать потребность использования физическими лицами персональных карт здоровья (решить вопросы интероперабельности и безопасности).
5 IT-службам страховых компаний предусматривать реализацию принципов персональной ответственности застрахованных за своё здоровье путем широкой информационной поддержки ДМС- и ОМС-застрахованных со стороны поверенных и представителей СМО, а также IT-вендоров в подготовке и реализации индивидуального плана медицинских мероприятий, предусматривающего комбинацию источников финансирования помощи.
6. Департаментам образования и руководителям средних образовательных учреждений: предусмотреть включение в дисциплину «Обеспечение безопасности жизнедеятельности» изучения вопросов самомониторинга состояния здоровья и ведения личных дневников наблюдения за состоянием своего здоровья с накоплением доступной медицинской информации в электронном виде.
7. Минздраву России подготовить нормативные документы, обеспечивающие предоставление и доставку пациенту электронных копий его медицинских документов по электронным каналам связи.
8. Оргкомитету форума «Виртуальная медицина и mHealth» в сентябре 2016 года включить в программу вопросы автоматизации планирования и контроля индивидуальных планом медицинских мероприятий физических лиц.
Читайте также:
В Госдуму внесены поправки в закон о КИИ
Объем «слитых» персональных данных в РФ вырос на 60%
44% операторов персональных данных поддерживают введение оборотных штрафов за утечки
Принят законопроект об усилении ответственности за утечку персональных данных
Три региональные площадки CloudMTS прошли аттестацию для размещения персональных данных














Оставить свой комментарий:
Комментарии по материалу
Данный материал еще не комментировался.