| Рубрикатор |  |
 |
| Статьи |  |
ИКС № 4 2021 |  |
 |
| Андрей ДЮКОВ | 08 октября 2021 |
Системы цифровизации здравоохранения: интеграционная платформа vs моноМИС
Будущее нужно строить на фундаменте настоящего, а настоящее все еще задает банальный, но острый вопрос – почему не получается создать региональную медицинскую информационную систему с универсальной функциональностью, которой были бы довольны и пользовались все медорганизации региона?

Два подхода к информатизации регионов
В профессиональном обиходе монолитными, или моноМИС, называют медицинские информационные системы коммерческого поставщика, который монополизирует рынок МИС региона, административными мерами затрудняя медорганизациям закупку решений иных производителей. Аналогичная ситуация может складываться и с другими информационными системами медицинского назначения, например, ЛИС (лабораторными информационными системами) или ЦАМИ (центральным архивом медицинских изображений). МоноМИС и сама может включать в себя несколько отдельных решений – моноЛИС, моноЦАМИ, – не всегда до конца интегрированных между собой.
Существует и иной подход – использование интеграционной архитектуры. В этом случае главный врач, несущий ответственность за процессы внутри медицинской организации, вправе выбрать МИС, которая в наибольшей степени соответствует задачам медорганизации, ее финансовым возможностям, текущему уровню информатизации и подготовки персонала. Обмен данными между разными МИС на региональном уровне обеспечивается, например, интеграционной платформой в составе государственной информационной системы в сфере здравоохранения (ГИСЗ) региона. Интеграционная платформа задает общие для всех разработчиков МИС правила и стандарты взаимодействия. А медорганизации и главные врачи получают собственные локальные МИС и другие информационные системы медицинского назначения, которые максимально учитывают условия работы в конкретном регионе – уровни заболеваемости, летальности, обеспеченности медицинскими кадрами и т.д. Мы являемся убежденными сторонниками именно такого, интеграционного подхода.
Оба подхода применяются на практике в течение последних 10 лет, еще начиная с программы модернизации здравоохранения 2011–2013 гг. В рамках и интеграционной, и монолитной архитектуры прилагаются значительные усилия для создания ГИСЗ регионов, цифровизации амбулаторного и стационарного звена. В ряде регионов большую часть условно типовых амбулаторных медорганизаций работа моноМИС устраивает, но для стационаров и узкопрофильных медучреждений мы пока не видим давно ожидаемых успехов.
Важность нетиповых процессов
Яркий пример нетиповых процессов медорганизации приведен в книге «Управление медицинской организацией. Первые шаги» под общей редакцией Н.Н. Карякина: вновь избранный главный врач решил создать централизованное отделение плановой госпитализации и все потоки госпитализации пациентов пустить через него. Для главврача это было само собой разумеющимся, но заведующие отделениями медорганизации всегда работали иначе. Мы видим, насколько по-разному могут быть выстроены процессы медицинской деятельности и насколько критична здесь роль руководителя медорганизации. При этом МИС и другие информационные системы как инструменты должны быть достаточно гибкими, чтобы поддерживать нетиповые процессы.
Интересна скорость реакции поставщиков моноМИС и локальных МИС на запросы медорганизаций с нетиповыми процессами. Хороший пример привели коллеги из областной клинической больницы (ОКБ) региона с населением около 1,5 млн человек. Местный медицинский информационно-аналитический центр, будучи оператором моноМИС, три месяца рассматривал запрос ОКБ на реализацию остро необходимой функциональности. В итоге МИАЦ и поставщик моноМИС отказали ОКБ. Через некоторое время в ОКБ внедрили собственную локальную МИС, после чего для разработки запрашиваемой функциональности понадобились лишь несколько часов: вечером сотрудники ОКБ прислали запрос, с утра нужная функция в их МИС была уже реализована. Понятно, что в условиях трансформации процессов медицинской деятельности, а особенно в условиях пандемии, когда происходит перепрофилирование крупных медицинских организаций, оперативность становится одним из решающих факторов: ожидать внедрения необходимой функциональности квартал или полгода недопустимо.
Монолитный подход спотыкается, когда сталкивается с задачами, которые выбиваются из ряда типовых. Например, с задачами специализированных стационаров, таких как институт травматологии. Да, операции. Да, стационар. Но есть склад эндопротезов, который должен с точностью до минуты поставить протез к операционному столу. И функциональность, обеспечивающая эту потребность, должна быть вплетена в МИС и начинать работать еще до поступления пациента. Подобное учреждение не согласится на упрощенную функциональность, которую ей предложат в составе унифицированной моноМИС, – главврач специализированного медучреждения захочет внедрить у себя лучшую функциональность, соответствующую потребностям медорганизации и процессам медицинской деятельности. Только в этом случае МИС будет использоваться фактически, а не формально и приносить реальную пользу врачам и пациентам.
Совершенно различны, на мой взгляд, процессы медицинской деятельности и даже их динамика, например, областного онкологического диспансера и перинатального центра: онкодиспансер лечит и наблюдает пациента на протяжении нескольких лет, у перинатального центра срок – месяцы или несколько дней. Также у них различаются состав и типы данных осмотров, инструментальных, лабораторных исследований и множество другой медицинской информации о наблюдаемом пациенте. Подобные учреждения зачастую проактивны в цифровой трансформации и хотят лучших конкурентоспособных решений от лучших поставщиков. Такие клиники не согласны довольствоваться унифицированной моноМИС, решающей в первую очередь типовые задачи, без учета их профиля и специфики. Попытки же реализовать уникальную и сложную функциональность, для которой моноМИС изначально не предназначена, приводят к государственным контрактам, не дающим ожидаемого результата.
Особенности работы стационаров
Разные подходы нужны при подключении стационаров и поликлиник. Внедрение МИС в стационаре может быть технически сложнее проекта внедрения в поликлинике. Важно учитывать специфику процессов медицинской деятельности этих учреждений. В поликлиниках процессы можно охарактеризовать связями между специалистами, здесь можно говорить об информатизации отдельных рабочих мест (АРМ). В стационарах же информатизация выходит на новый уровень абстракции – взаимодействие происходит на уровне не отдельных АРМ врачей, но отделений стационара. В поликлинике процессы медицинской деятельности ведут пациента от врача к врачу. В стационаре пациент перемещается между отделениями, а далее работа с пациентом ведется уже внутри отделения. В отделениях стационара также внедряются АРМ специалистов, но затем необходимо информатизировать процессы медицинской деятельности между отделениями стационара. Умножаем сложность информатизации отдельных АРМ стационара на сложность информатизации сквозных процессов между отделениями, получаем задачу не в разы, а на порядок сложнее, чем в поликлинике.
На практике крупные стационары предпочитают пользоваться ранее выбранными локальными МИС и не переходить на единые облачные решения. Примеров этого в России бесчисленное множество, но такие случаи нередко замалчиваются – вместо фактически используемой МИС публично указывается региональная информационная система. А на деле в облачной моноМИС либо ведется частичная регистрация пациентов для отчета по федеральным показателям записи через ЕПГУ, либо часть документов формируется вручную для отчета по тем же федеральным показателям, основанным на предоставляемых медицинских документах. Ситуация может усугубляться, когда разработчику локальной МИС организационными мерами блокируют возможность интеграции с многочисленными регистрами и реестрами. Разработчик становится своего рода изгоем, а сказывается это на врачах и среднем медицинском персонале: они вынуждены несколько раз вводить одни и те же данные в не интегрированные между собой системы.
С другой стороны, крупным поставщикам моноМИС приходится устраивать голосование на предмет того, какие запросы на разработку новой функциональности выполнять в первую очередь. Все запросы выполнить невозможно – ресурс разработки всегда ограничен и всегда в дефиците. Как вы полагаете, заявки каких регионов оказываются в приоритете? Регионов с большим населением или с большим бюджетом? Нет. Может быть, заявки регионов, которые просят об объективно необходимых и полезных доработках? Нет. Побеждают регионы, конфликт с которыми может обернуться для поставщика моноМИС теми или иными неприятностями. И зачастую нужды крупных стационаров – тех, на которых держится региональное здравоохранение, – остаются без внимания. Это печально. Чтобы двигаться в направлении цифровой трансформации, надо учитывать потребности как минимум ключевых стейкхолдеров. Нужно, чтобы крупные региональные учреждения, от которых фактически зависит здоровье граждан, были услышаны.
На пути к интеграционному подходу
В России в сферах, работающих с бюджетными деньгами, в частности в информатизации здравоохранения, не принято говорить о неудачах: каждый государственный рубль должен быть потрачен с умом и принести правильный результат. Поэтому я был искренне удивлен, когда в 2017 г. на проводившейся нами конференции «Практическая польза региональных информационных систем в сфере здравоохранения» доктор Филип Скотт, представитель одного из британских университетов, рассказал, что в Великобритании неэффективно потратили 16 млрд ф. ст. на внедрение моноМИС, ничего в итоге не получив. Зато узнали, как точно не нужно делать.
Доктор Скотт заявил, что считает выбранный нами путь верным: он позволяет осуществлять более глубокую децентрализацию решений на уровне региона, привлекая различных поставщиков и интегрируя их между собой. Сегодня стран, которые идут по пути децентрализации, дающей возможность нарабатывать разнообразные лучшие практики, немало. Российский же опыт цифровизации здравоохранения уникален, как уникален и сам проект – своей масштабностью, мощной финансовой поддержкой со стороны государства.
И наш опыт, и опыт коллег из разных стран мира (см. например, «Цифровое здравоохранение в Финляндии: плюсы интеграционного подхода» ) говорит о том, что информатизация здравоохранения неуклонно переходит от неуправляемого множества интеграций через моноМИС к архитектуре интеграционного оператора (см. рисунок).
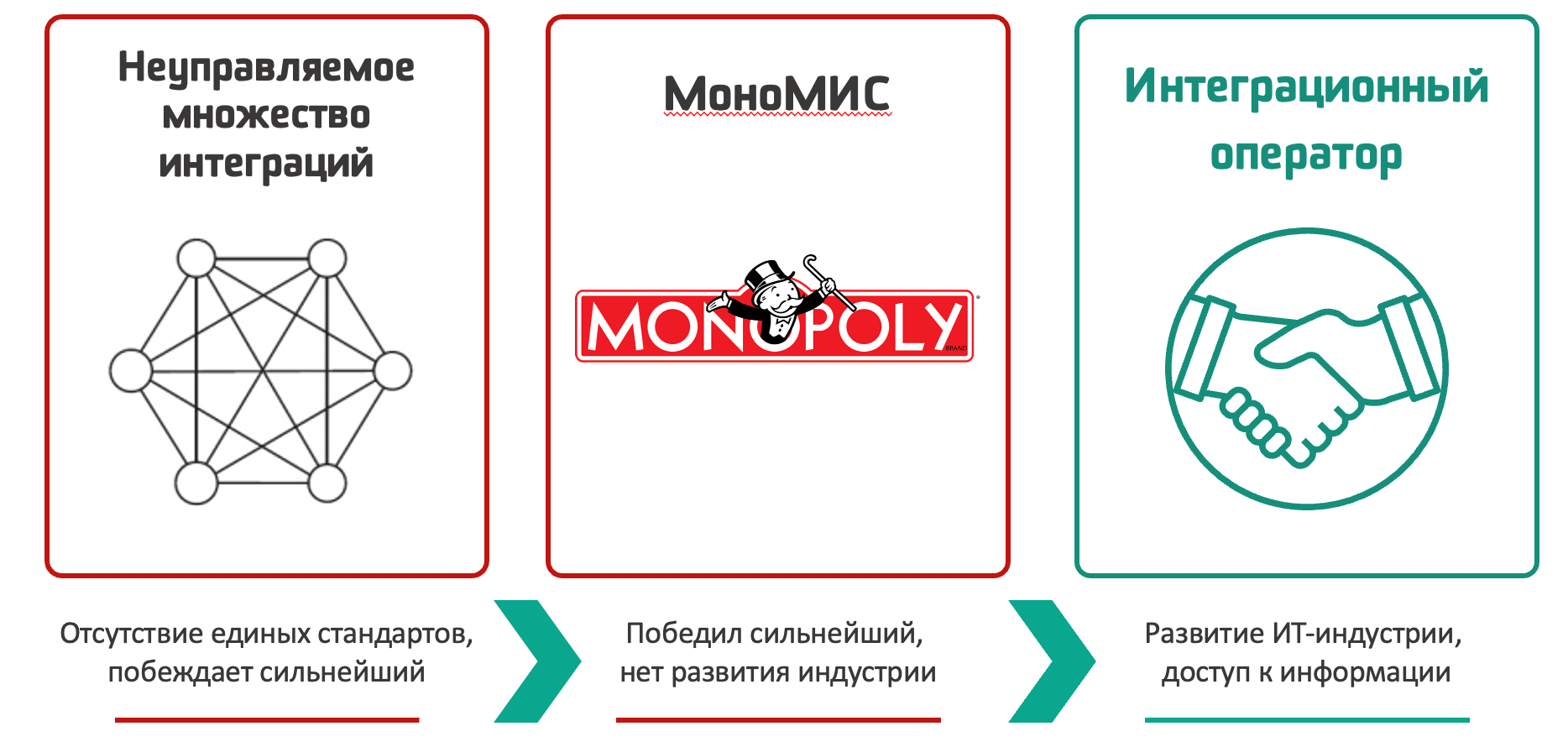
Эволюция подходов к информатизации здравоохранения
Работа поставщиков моноМИС по предоставлению отдельных баз данных и прикладного программного обеспечения для каждого стационара – это промежуточный этап в переходе к полноценному интеграционному подходу. После децентрализации баз данных и прикладного ПО необходимо создать интеграционную платформу, объединяющую различные БД, идентификаторы пациентов, врачей, справочники и т.д. Затем нужно будет развивать интеграционную платформу, чтобы она соответствовала реалиям цифровой трансформации, а порой и опережала их. Предстоит создать интеграционную экосистему, в рамках которой можно будет применять лучшие практики поставщиков различных систем поддержки принятия врачебных решений, систем на основе искусственного интеллекта и других помощников врачей и среднего медицинского персонала, пациентов и руководителей здравоохранения.
Здравоохранение ожидает от компании-разработчика глубокой экспертизы с пониманием задач цифровой трансформации в быстро меняющихся условиях пандемии. Ключевой фактор – возможность выбора лучших решений, их оперативной и гибкой корректировки с учетом различных процессов медицинской деятельности.
Сегодня уже разработано множество технологий, способных ускорить цифровую трансформацию здравоохранения. Многообразие этих решений поможет интегрировать созданные информационные системы, а существующая инфраструктура должна предоставить возможность – интеграционную экосистему, чтобы потребители могли выбирать лучших.
Андрей Дюков, руководитель отдела продаж и развития, «Нетрика
Медицина»
Заметили неточность или опечатку в тексте? Выделите её мышкой и нажмите: Ctrl + Enter. Спасибо!












